Jak mówi nam dr hab. n. med. Roberta Kieszko, lubelski wojewódzki konsultant w dziedzinie chorób płuc, skrajne zniszczenie płuc, czyli niesprawność i niepełnosprawność oddechowa, to efekt zajęcia układu oddechowego przez infekcję.
- Koronawirus często wywołuje śródmiąższowe zapalenie płuc. Komórki zapalne najczęściej gromadzą się w przestrzeniach powietrznych. Układ odpornościowy sobie w tym przypadku nie radzi - tłumaczy specjalista. - Dochodzi do tzw. burzy cytokinowej, czyli układ odpornościowy sam paradoksalnie niszczy własną strukturę. Doprowadza to w efekcie do niewydolności oddechowej - dodaje.
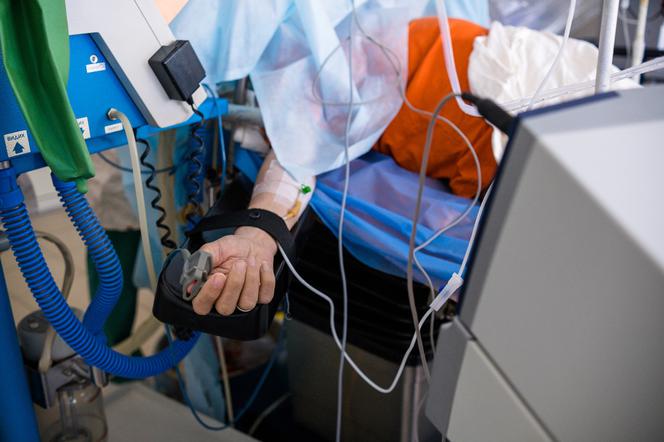
W przypadku infekcji związanej z COVID-19, zmiany w płucach są trwałe. Proces chorobowy najczęściej jest nieodwracalny, a pacjent wymaga rehabilitacji czy tlenoterapii domowej.
- Chory często na nowo uczy się oddychać. Ważna jest także rehabilitacja ogólnorozwojowa, wzmocnienie mięśni i sprawności fizycznej - wymienia lekarz.
Jeśli mamy do czynienia z ciężkimi uszkodzeniami, chorzy obejmowani są programem nieinwazyjnej domowej wentylacji mechanicznej. - Pacjenci otrzymują respirator z maską, która generuje dodatnie ciśnienie, co usprawnia wentylację. Poziom dwutlenku węgla spada. Stan zdrowia się poprawia - mówi pulmonolog. Rodzaj niekomfortu oddechowego jednak pozostaje na długie lata. - A bywa, że i na stałe. My tę sprawność jedynie możemy poprawić - dodaje.
Wariant omikron mniej zjadliwy, ale równie niebezpieczny
W przypadku wariantu omikron, który zajmuje głównie górne drogi oddechowe, mniej pacjentów wymaga tlenoterapii czy podłączenia do respiratora. - W mniejszym stopniu wywołuje ciężkie zapalenie płuc, które kończy się stały inwalidztwem oddechowym. Więcej jest pacjentów z powikłaniami kardiologicznymi czy z zaostrzeniem choroby wieńcowej - wyjaśnia konsultant.
Mniej też jest zgonów. Według lekarzy, trudno jednak wyrokować o dalszym rozwoju pandemii, tym bardziej przesądzać o jej końcu. Oddziały covidowe nadal są pełne. Tak jest np. w Szpitalu Klinicznym nr 4 w Lublinie.
- Nasza strefa izolacyjna jest pełna. Covid pojawia się także na innych oddziałach. Pacjenci są monitorowani. Mają wykonywane testy na bieżąco. Jeśli jest taka potrzeba, analizy są powtarzane – zaznacza Kieszko.
Oddział leczy głównie pacjentów z COVID-19 i z chorobami towarzyszącymi. Powstał z części klinik Chorób Płuc i Onkologii. - To przede wszystkim więc pacjenci onkologiczni i pulmonologiczni. Mamy też zakażonych, którzy trafiają bezpośrednio z oddziału ratunkowego, ale są w mniejszości - mówi dr n. med. Anna Grzywa-Celińska, lekarka z oddziału izolacyjnego SPSK4.
- Pacjenci zakażeni cały czas więc są. Dla stałych chorych, którzy dotychczas wypełniali sale, np. klinki chorób płuc, są to pewne utrudnienia. Są albo hospitalizowani w innych salach, albo w innych szpitalach - dodaje.
Tylko we wtorek na Lubelszczyźnie wolnych było 542 łóżka covidowe. Do respiratora nadal podłączonych było 76 pacjentów.
Polecany artykuł:




![Co wiesz o produktach luksusowych z okresu PRL? Zobacz, czy odpowiesz na pytania [QUIZ]](https://cdn.galleries.smcloud.net/t/galleries/gf-U1Ft-tQ1C-GbU4_quiz-o-produktach-luksusowych-z-okresu-prl-u-sprawdz-czy-odpowiesz-na-te-pytania-bezblednie-300x250.jpg)











![Pogrzeb Damiana Sobola w Przemyślu. Kondukt żałobny liczył kilkaset osób [ZDJĘCIA]](https://cdn.galleries.smcloud.net/t/galleries/gf-UKBv-C9ok-w9zN_pogrzeb-damiana-sobola-w-przemyslu-994x828.jpg)












